La enfermedad de Crohn es una patología inflamatoria crónica de origen autoinmune que puede afectar a cualquier parte del aparato digestivo (desde la boca hasta el ano. Presentándose con mayor frecuencia en la parte final del intestino delgado (íleon terminal) y en el comienzo del colon (válvula ileocecal y ciego).
La enfermedad de Crohn, no solo afecta a la mucosa, sino a toda la pared del intestino. Puede producir estenosis en el intestino, úlceras, fisuras y fistulas.
Los síntomas variables.de un paciente al otro, debido a las diversas posibilidades de afectación, dependiendo de la zona de inflamación:
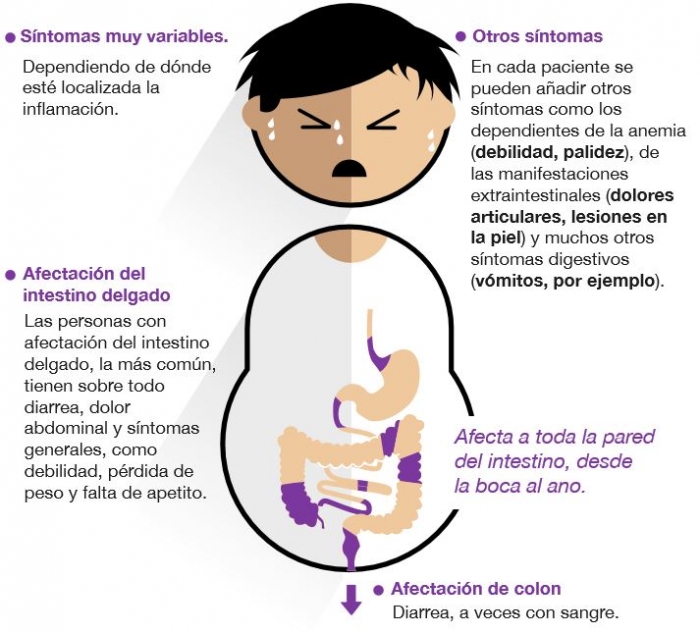
También puede haber manifestaciones fuera del intestino (extraintestinales) como, inflamación en los ojos, dolor en las articulaciones, placas rojas en la piel, piedras en el riñón o la vesícula. https://accuesp.com/
Los síntomas son intermitentes, con periodos de brote (fase activa) que se intercalan con etapas en las que los síntomas están en remisión (fase inactiva).
DIETA
Establecer una dieta equilibrada es imprescindible para mantener una vida saludable, evitando carencias nutricionales, así como desnutrición y deshidratación.
Hemos de tener encuenta que cada persona es diferente, por lo que no hay una dieta estándar para la enfermedad inflamatoria intestinal.
La alimentación y la tolerancia a ciertos alimentos dependerá del momento de la fase en que se encuentre el paciente y de la zona afectada.
Si se está en una fase de remisión, se podrá realizar una dieta más variada, pero teniendo en cuenta aquellos alimentos que nos pueden dificultar la digestión o malabsorciones.
Durante el brote inflamatorio, la alimentación debe ajustarse lo mejor posible para evitar o reducir síntomas intestinales, para ello es importante:
- Identificar y evitar aquellos alimentos que causen sintomatología.
- Realizar comidas poco copiosas, regulares y frecuentes.
- Disminuir el contenido de alimentos grasos3
- Varios factores dietéticos, particularmente grasa (saturada) parecen estar asociados con el riesgo de recaída3
- Incrementar el consumo de pescado, tanto blanco y azul.
- Evitar la cafeína, alcohol y bebidas estimulantes.
- Reducir o evitar aquellos alimentos que puedan ser peor tolerados durante un brote agudo como la lactosa, fructosa y sorbitol
Además, se ha de tener en cuenta la disminución de la absorción de nutrientes, pudiendo causar carencias nutricionales debido a la inflamación, extirpación de tramos intestinales y tratamiento farmacológico y a la menor ingesta de alimentos cuando hay brote, provocando malabsorción intestinal y la pérdida de proteínas. Además de otros déficits de minerales tan frecuentes como :
- Calcio. pacientes tratados con corticoides y es importante complementarlo con vitamina D ya que ayuda a la absorción del calcio y además hay alta prevalencia de deficiencia entre pacientes con enfermedad inflamatoria intestinal2
- Hierro. La causa más habitual de este déficit son las hemorragias intestinales (es la causa más habitual. También pueden ocurrir por un déficit de aporte con la alimentación, por un déficit de vitamina B12 y ácido fólico y por malabsorción.
- Vitaminas B12. Ocurre cuando existe inflamación o extirpación del íleon terminal.
- Ácido fólico. Ocurre por un déficit de aporte en la alimentación, por inflamación o extirpación del yeyuno y por la toma de sulfasalazina.
- Sodio y potasio. Ocurre cuando existe inflamación o extirpación del intestino grueso.
Para más información sobre dieta personalizada, contacta al correo marta.ausiro@dlfsport.com
Bibliografía:
Confederación ACCU Crohn y Colitis ulcerosa https://accuesp.com/
2-Inflamm Intest Dis. 2018 Jul;2(4):200-210. doi: 10.1159/000489010. Epub 2018 Jun 28.High Prevalence of Vitamin D Deficiency among Patients with Inflammatory Bowel Disease.Caviezel D1, et al.
3-Clin Nutr. 2018 Jul 6. pii: S0261-5614(18)31203-2. doi: 10.1016/j.clnu.2018.06.983. Dietary intake of patients with inflammatory bowel disease: A comparison with individuals from a general population and associations with relapse.Opstelten JL1, et al
